Vai trò của các kỹ thuật chẩn đoán hình ảnh trong phát hiện dị vật đường thở trẻ em
Dị vật đường thở (DVĐT) là một tai nạn sinh hoạt thường gặp và có thể gây tử vong hay di chứng nặng nề ở trẻ em. Dị vật đường thở được phân vào nhóm bệnh cấp cứu trong tai mũi họng, dù có thể bắt gặp ở bất cứ độ tuổi nhưng phổ biến nhất là ở trẻ em từ 10 đến 24 tháng tuổi (chiếm xấp xỉ 80%).
Tại Bệnh viện Sản Nhi Nghệ An hằng năm tiếp nhận hàng chục ca dị vật đường thở bỏ quên ở trẻ nhỏ, trong đó có những trường hợp đến muộn, lâm sàng không điển hình. Trường hợp cháu H.T.A (18 tháng, Tân Kỳ) được đưa đến Bệnh viện Sản Nhi Nghệ An trong tình trạng ho nhiều, không có các biểu hiện của suy hô hấp. Sau khi được tiến hành chụp Xquang ngực thẳng phát hiện hình ảnh ứ khí phổi trái kèm hình ảnh tăng đậm độ vùng sau tim phổi trái. Bệnh nhân sau đó được chỉ định chụp CLVT cho kết quả hình ảnh tổn thương đông đặc và xẹp phân thùy phổi trái, hình ảnh phổi trái quá sáng, nốt phế quản gốc trái – theo dõi nút nhầy chưa loại trừ dị vật. Kết hợp hình ảnh Xquang, CLVT với khai thác tiền sử lâm sàng là gần 1 tháng trước trẻ có ăn hạt lạc, sau ăn trẻ sặc, từ đó trẻ ho tăng.
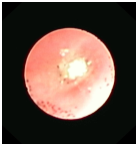
(Hình ảnh dị vật gây bít tắc phế quản trái)
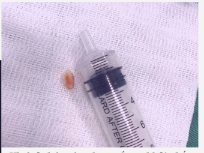
(Hình ảnh hạt lạc được gắp ra khỏi phế quản bệnh nhân)
Các bác sĩ đã phát hiện và nghi ngờ đây là một trường hợp dị vật đường thở nguy hiểm nên đã hội chẩn với kíp soi để nội soi phế quản cấp cứu. Sau khi chuẩn bị kỹ lưỡng, ekíp soi gồm bác sĩ khoa Hô Hấp phối hợp với bác sĩ khoa Tai Mũi Họng, khoa Gây Mê đã tiến hành nội soi phế quản ống mềm kết hợp ống cứng phát hiện: Lòng phế quản gốc trái có hình ảnh dị vật che kín lòng phế quản, ekip gắp thành công dị vật là mảnh hạt lạc kích thước 1,2cm. Quá trình nội soi thuận lợi và không xảy ra tai biến gì
Vì nguy cơ xảy ra biến chứng và tổn thương phổi thường xuyên sẽ tăng với thời gian DVĐT được lấy ra nên điều quan trọng là cần được chẩn đoán càng sớm càng tốt. Để có thể chẩn đoán sớm DVĐT, đặc biệt khi có biểu hiện không rõ, cần phải phối hợp nhiều biện pháp chẩn đoán khác nhau.
Khám lâm sàng:
Các triệu chứng có thể thay đổi đáng kể tùy theo vị trí của dị vật trong đường hô hấp. Khi dị vật bị kẹt lại ở thanh quản hay khí quản, trẻ có biểu hiện suy hô hấp hay thở rít – gợi ý ngay chẩn đoán DVĐT. Tuy nhiên, phần lớn trường hợp (75-94%), dị vật đi xuống phế quản và các dấu hiệu lâm sàng ít hằng định hơn nhiều. Việc chẩn đoán DVĐT phế quản do đó khó khăn hơn do ít hay không có triệu chứng.
Chìa khóa chẩn đoán lâm sàng DVĐT là hội chứng xâm nhập. Tuy nhiên, hội chứng này có thể không có ở 12-25% trường hợp DVĐT. Ở giai đoạn cấp, dấu hiệu lâm sàng thường gặp nhất là khò khè, âm phế bào giảm hay mất khu trú, co kéo cơ hô hấp phụ. Ở giai đoạn trễ hơn, khi không phát hiện được hội chứng xâm nhập, trẻ thường có bệnh sử viêm phổi tái phát ở cùng một vị trí giải phẫu.
Xquang ngực:
Vì 80-96% DVĐT không cản quang nên thường không thấy dị vật trên Xquang ngực chuẩn. Xquang ngực bình thường cũng không cho phép loại trừ chẩn đoán DVĐT.
Tuy nhiên, nếu chụp Xquang ngực thẳng ở thì hít vào và thở ra gắng sức có thể cho thấy dấu hiệu gián tiếp của tắc nghẽn phế quản.
Các dấu hiệu gián tiếp thường gặp nhất ở giai đoạn cấp là khí phế thủng do tắc nghẽn (17-69%), thấy rõ hơn khi so sánh phim chụp ở ở thì hít vào và thở ra gắng sức, nhưng khó có thể thực hiện được ở trẻ nhỏ.
Ngoài ra các đặc điểm hình ảnh khác có thể thấy trên Xquang ngực là đông đặc phổi, xẹp phổi, tràn dịch màng phổi, tràn khí màng phổi, tràn khí trung thất, dị vật cản quang.
Các dấu hiệu Xquang có thể thay đổi theo thời gian và vài dấu hiệu chỉ có thể được quan sát thấy ở giai đoạn trễ hơn.
CT ngực:
Tùy theo nghiên cứu, độ nhạy cảm của CT trong phát hiện DVĐT phế quản là gần 100% với độ đặc hiệu từ 66,7-100%. CT ngực với tái tạo hình ảnh 3D còn cho phép nội soi khí-phế quản ảo, giúp xử trí DVĐT thuận lợi hơn trong trường hợp nghi ngờ. Dương tính giả thường có liên quan với sự hiện diện của nút nhầy hay xảo ảnh. CT giúp xác định chính xác vị trí và kích thước DVĐT phế quản, cũng như đánh giá tổn thương phổi phối hợp (khí phế thủng, xẹp phổi, viêm phổi, tràn khí màng phổi, giãn phế quản).
Các bác sĩ Bệnh viện Sản Nhi Nghệ An cho biết, chẩn đoán lâm sàng dị vật đường thở, nhất là dị vật phế quản ở trẻ em có thể khó khăn do hội chứng xâm nhập nhiều lúc không rõ, các triệu chứng có thể thay đổi đáng kể tùy theo vị trí của dị vật trong đường hô hấp. Do vậy, việc khai thác tiền sử kĩ càng tránh bỏ sót và các phương tiện Chẩn đoán hình ảnh, thăm dò hỗ trợ đóng vai trò quan trọng trong chẩn đoán dị vật đường thở ở trẻ em.
Vì nguy cơ xảy ra biến chứng và tổn thương phổi thường xuyên sẽ tăng với thời gian DVĐT được lấy ra nên điều quan trọng là cần được chẩn đoán càng sớm càng tốt. Vì vậy, các bậc phụ huynh nên để ý chăm sóc trẻ và đưa trẻ đến khám tại cơ sở ý tế khi có các dấu hiệu nghi ngờ DVĐT để được điều trị kịp thời.